ソーシャルワーカーが終末期ケアに関わることの重要性【結論:意思決定と心理社会的支援に専門性を発揮する】
こんにちは、タカヒロです。
今回は「ソーシャルワーカーが終末期ケアに関わることの重要性とは」というテーマでお伝えします。
「終末期ケア」と聞くと癌末期をイメージされる方が多いと思います。いわゆる「ターミナルケア」です。しかし現代では、「死」に対して備える時代です。なぜなら、現在高齢者数はどんどん増えています。総人口は減っているにもかかわらずです。高齢者が増えるということは、「人の死」がより身近になること。僕はそう捉えています。
この記事では、以下の疑問を解決します
- 疑問①:多死社会に向かう日本の現状と未来を知りたい
- 疑問②:ソーシャルワーカーが終末期ケアでできることって何?
- 疑問③:終末期ケアにおける知識や技術を習得したい
記事の信頼性

普段は地域包括支援センターで社会福祉士として働いています。他に県社会福祉士会副会長、基礎研修講師、成年後見受任、Webライターとして活動しています。地域包括支援センターでは、今すぐ死を感じるような方に会う機会は少ないですが、「身寄りがいない」「慢性的な病気を抱えている」「お金がない」など、将来への不安を吐露する場面に立ち会うことは多いです。
そのような時に、それぞれの死生観に触れることで「終末期」について考えます。また日頃から社会福祉士会の活動を通して、意思決定支援やグリーフケアについて他の会員と意見交換をしているので、そのような情報も含めお伝えしたいと思います。
もくじ
※この記事は15分程度で読むことができます。
ソーシャルワーカーが終末期ケアに関わることの重要性とは

社会福祉士に成り立ての頃、ある看護師にこんなことを言われました。
「ターミナルケアは看護師や医師に任せていればいいの。ソーシャルワーカーは何もすることがないでしょ」
いや〜、いま思い返しても若干憤りを感じます。まぁ、僕の発言も悪かったのかもしれません。覚えていませんが。とはいえ「ソーシャルワーカーは何もすることがない」というのは、語弊がありますね。
終末期ケアにおけるソーシャルワーカーのポジショニング
終末期ケアにおいて、なぜソーシャルワーカーが必要なのか。結論は下記の通りです。
- 権利擁護の実現
- 心理社会的課題への支援
- チームの形成
ご存じの通り、ソーシャルワーカーは医療行為ができません。なので、目に見える成果がわかりづらいです。しかし上記3つの視点で取り組むことで、クライエントは穏やかに終末期を過ごすことができます。
※上記3つについては、第3章「ソーシャルワーカーが終末期ケアでできること」で詳しく説明します。
ポジショニングの理解
終末期ケアにおいて「登場人物が本人のみ」ということは、あまり見られません。身寄りがない方でも、医師や看護師、介護サービス事業者、場合によっては地域住民や成年後見人等が関わることもあります。
このときにソーシャルワーカーが「本人」だけ支援していては、支援体制が崩れてしまいます。最悪、ソーシャルワーカーの存在を疎ましく思う人も出てくるかもしれません。それは本人にとって不利益になってしまいます。よって「場のポジショニング」が必要になります。
僕が敬愛する奥川幸子先生の「身体知と言語」には、下記のように書かれています。
援助者としての視点や態度が崩れることなく、クライアント(原文のまま)と組織とのあいだに身を置いて両者の関係を俯瞰でき、なお援助者である自分の身を守りつつ、クライアントの福利を第一に、しかも組織を納得させるような現実的な対処ができるかが援助者には問われるのです。このような現実対処に際しても、境界人としての立ち位置が必要になります。
ここで大事なのは、「クライエントと組織(関係機関)との関係性を俯瞰すること」だと考えます。さらに俯瞰して「いま何が起こっているのか」とアセスメントし、状況に応じてクライエント側に入ったり、組織側に介入したりすることが重要です。あくまで「関係性を見ながら柔軟に動く」。これがソーシャルワーカーのポジショニングだと捉えます。
多死社会に向かう日本の現状と未来

ここでは、データを用いて多死社会について紐解いていきます。
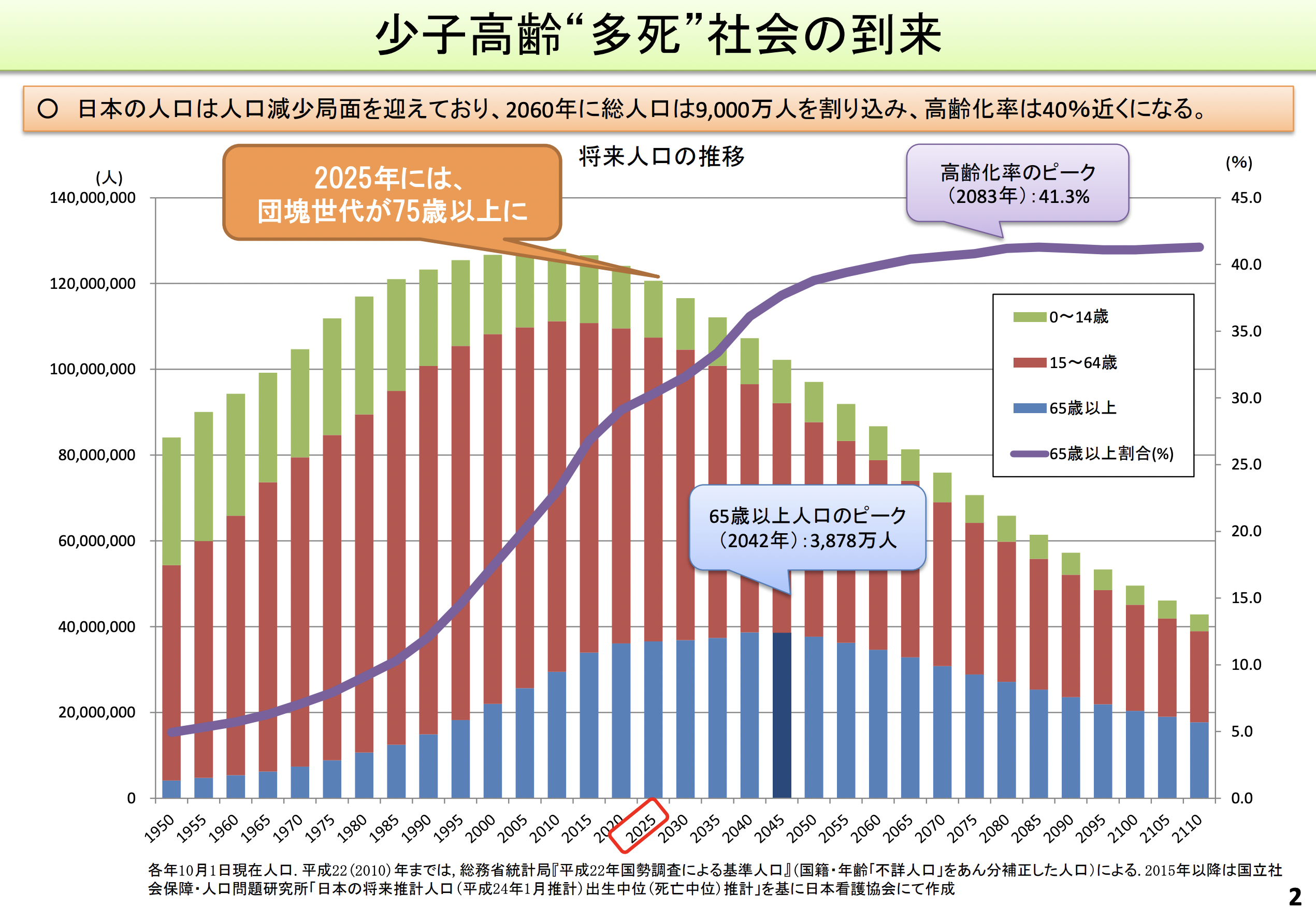
終末期医療のあり方に関する検討会の設置について:厚生労働省
上記のデータでは、2025年で団塊の世代が75歳以上になります。さらに、2042年まで65歳以上は増え続けます。これだけ高齢者が増えるということは、亡くなる方も多いということ。人口減少も相まって、この先どんな日本になるのか不安しかないですね。
「多死社会」の到来と求められるサービス:読売広告社
なぜ「多死社会」が訪れるのか、わかりやすく解説されています。一部引用します。
そして、高齢者の増加の次には何が起きるでしょうか?
日本の平均寿命は伸び続けており、2020年で女性87.7歳、男性81.6歳。団塊世代の生まれた1949年には女性59.8歳、男性56.2歳でしたから、ずいぶん長生きにはなっているのですが、それでも現在70代前半の団塊世代が平均寿命の伸びを超えるベースで加齢していくため、今後亡くなる方が増えていくことは避けられないと考えます。「多死社会」の到来です。
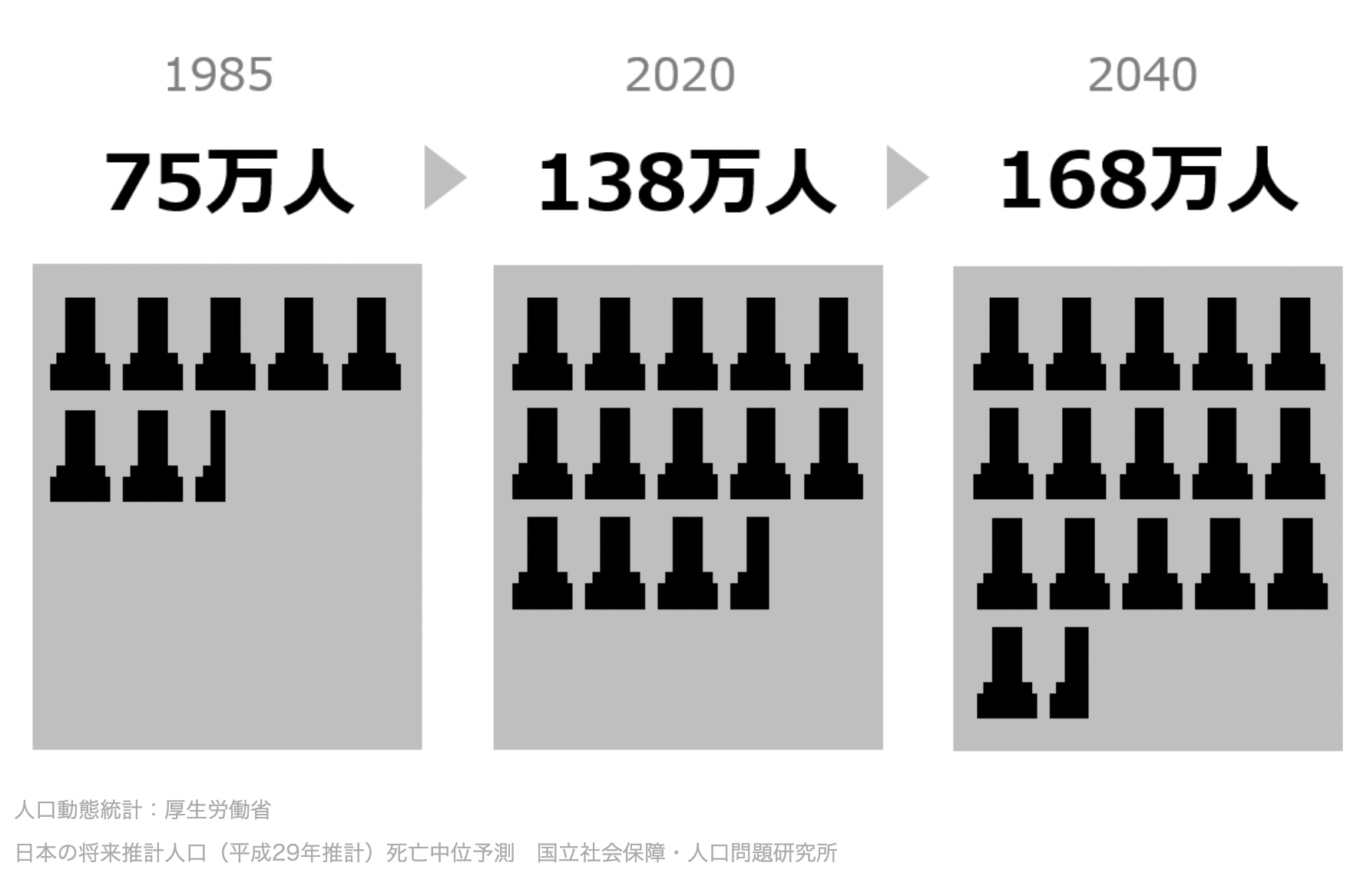
日本の死亡数自体は人口増加に伴い継続的に増加しており、1985年は75万人でしたが、2020年には138万人。これが、2040年には168万人にまで増えると予測されています。昨年比2割以上の増加です。福岡市の人口が約160万人なのですが、1年にそれ以上の人数が亡くなる時代が来ると予想されます。
やはり人口が多い「団塊の世代」が終末期に向かうことで、当たり前のように死亡者数は増えるということです。驚きなのが、予測される死亡者数です。福岡市の人口がまるっといなくなるぐらいの死亡者数とは…信じがたいですが、確実に到来するので受け入れていくしかなさそうです。
「多死社会」に対する社会的課題とは
多死社会がもたらす社会的課題は多いです。
- 看取りの場所
- 遺された家族等へのグリーフケア
- 遺産相続における紛争
- お墓や火葬場の数
現在考えられる課題は上記の通りです。これから人口減少にも拍車がかかるので、更なる課題が出てくるかもしれません。
看取りの場所
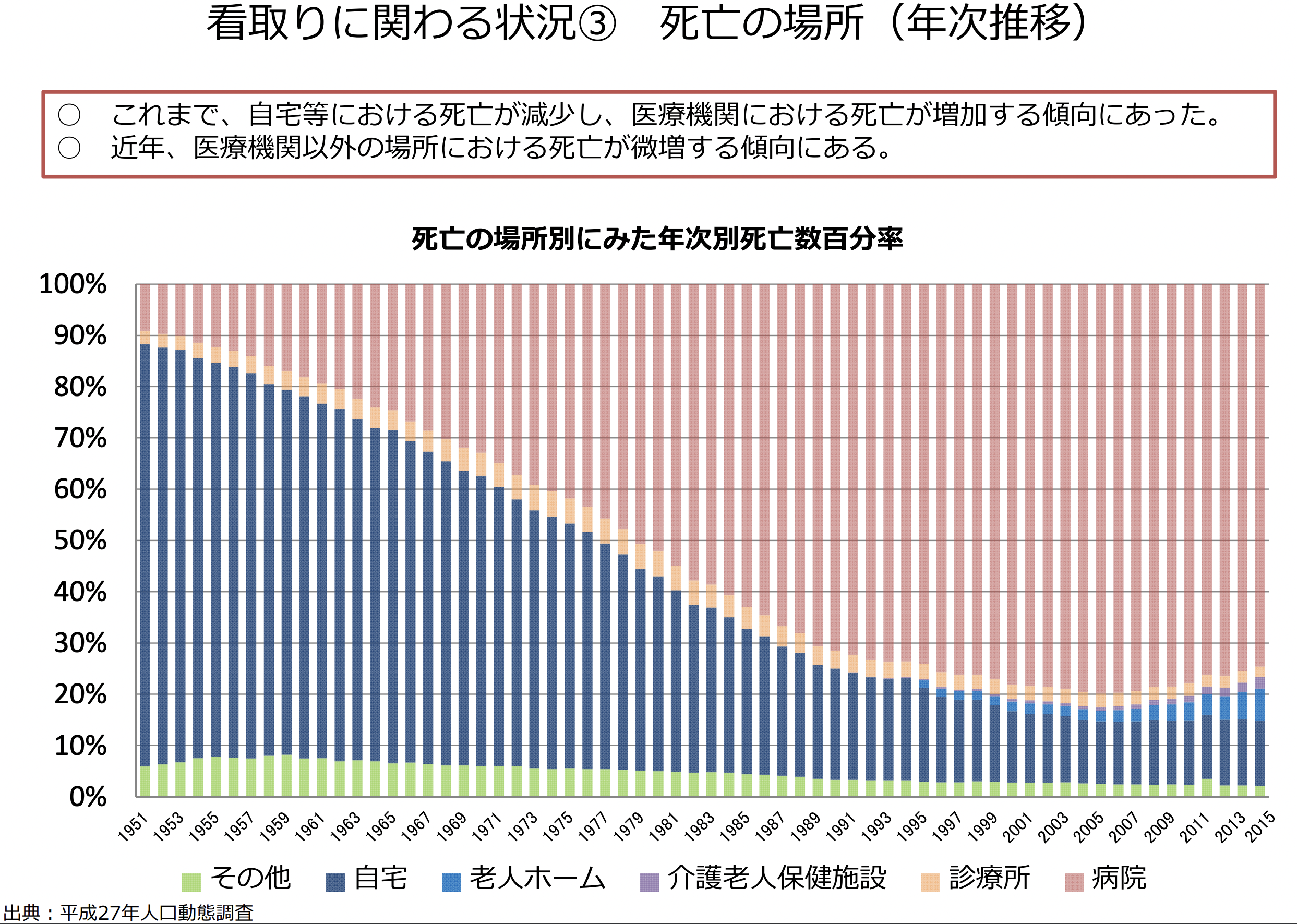
上のデータは平成29年に出された「看取り参考資料:厚生労働省」です。
やはり、医療機関で亡くなる方が大半を占めています。しかし、これから「多死社会」が到来する日本で、今のように医療機関で看取れるのか疑問を抱きます。このままでは医療機関はパンクする可能性が高い。
とはいえ在宅で亡くなるには、どうしても家族の決意や介護が必要になります。現在の公的サービスでは限界があるんですね。そうは言っても、身寄りのない方や家族が介護をできない状況は、今後ますます増えると思います。
「家族が介護をするのが当たり前」とは思いませんし、そのような社会は人口動態から見ても不適合です。
答えは出ませんが、思考しつつ、今後の制度設計や政策提言に着目していきたいと思います。できれば「自分も参画する」という気持ちで関わりたいです。
遺された家族等へのグリーフケア
ここにソーシャルワーカーの役割が大いにあると捉えています。亡くなる前と後にどう支援するか。特に亡くなる前が重要なように思えます。丁寧に話を聴くことはもちろんのこと、意図的な感情表出や支援者としての感情を統制することも求められます。
さらに、医療や介護従事者に対しても支援が必要なのでは、と考えます。多くの従事者が関わることで、人の「死」を受け入れきれない専門職も出てくるでしょう。そのような方たちへ、ソーシャルワーカーがケアすることも役割としてあるのではないでしょうか。
遺産相続における紛争、お墓や火葬場の数
この2つは社会的な課題として、以前から取り上げられていました。遺産相続の紛争に対しては「遺言書」が一番効果的です。遺言書については、実際に法務局でインタビューをしてきた記事があるので、参考にどうぞ。
【自筆証書遺言書保管制度】遺言書の書き方と保管方法をわかりやすく解説【遺言書は家族に対するラブレター】
遺言書は相続紛争を予防するだけでなく、ご自身の想いを託す役割もあります。ソーシャルワーカーにとっても遺言書は、意思決定支援に関わる大事な内容です。
火葬場については「火葬までに1週間待たされた」という遺族の体験談もあるくらいです。火葬場は特殊な構造であるために、増設が容易ではないという話も聞いたことがあります。しかし、友引や朝一番の火葬を避けるなど、遺族の価値観も影響しているのかもしれません。
ソーシャルワーカーが終末期ケアでできること

まずはこちらのツイートをご覧ください
終末期への備えとしてACPが有効だと考えます。ACPは将来訪れる死について、元気なうちから意思や希望を伝えておくことです。
聴き取りは医療従事者が多いイメージですが、ソーシャルワーカーこそ携わる意義があると思います。なぜなら心理社会的な支援も必要だから。僕らは意思決定支援の専門家です😌— タカヒロ🐧社会福祉士 (@ta_hi_ro_30) June 22, 2022
最近、訪問看護の管理者と話す機会があり、意思決定支援について訪問看護の役割を聞きました。可能な限り逐語録でお伝えします。
「私たち訪問看護は、患者さんやご家族と密に接するから信頼関係は構築しやすいです。それに直接医療行為をするわけで、感謝される場面が多いと思うんです。でも近いからこそ、時として「家族」みたいになることがあります。まるで本人や家族の代弁者みたいにね。客観性を見失うときがあるんです。だから、ソーシャルワーカーやケアマネみたいに直接行為はしない専門職が、冷静に俯瞰して本人ご家族の意思を汲み取ることは、とても大事なことだと思います。看護師がACPを担うとか、ソーシャルワーカーの専売特許みたいな縦割りじゃなくて、そもそもACPやDNARって、いろんな職種が聴くことによって成熟するものかな。だからタカヒロさんみたいな方が、意思決定支援に入っていくのは頼もしいと思います」
少し涙目になって聞いていました。看護師として当然ですが、人としても素晴らしく尊敬できる方です。
このように、終末期ケアに関わるソーシャルワーカーを、応援してくれる方はたくさんいます。とはいえ「期待に応えないといけない!」ではありませんが、ソーシャルワーカーの専門性を引き出して、どのようなことができるのか考えて行動することが必要です。
終末期ケアで必要とされるソーシャルワーカーの役割
第1章でお伝えしていた、「なぜ終末期ケアでソーシャルワーカーが必要なのか」について、3つ考えていきます。
- 権利擁護の実現
- 心理社会的課題への支援
- チームの形成
権利擁護の実現
社会福祉士の倫理綱領の中に、意思決定支援に関する項目が3つあります。
- クライエントの自己決定の尊重
- 参加の促進
- クライエントの意思決定への対応
上記の通り。自己決定をする際、本人を含めて決めていくことは当然です。しかし悲しいことに、本人不在の場合も見受けられます。全ての決定において本人を含めるのは難しいと思いますが、「参加できるのに参加させない」のは不適切ですね。さらにソーシャルワーカーが見て見ぬふりも倫理違反になります。家族や組織システムにおいて、参加の促進が難しいことは理解しますが、何か方法はないか考えることは専門職として必要だと思います。
日本社会福祉士会の「基礎研修テキスト」には、権利擁護を支える理念として5つの柱を立てています。
- 自己決定の尊重と本人中心主義
- エンパワメント
- アカウンタビリティ
- セルフアドボカシー
- 権利擁護支援の諸制度の活用
社会福祉士は、日常の支援を通してすべての人の自己決定を尊重し自分自身の人生の主人公であることを支えることがその役割である。そして、自己決定を支援し、尊重することは、その人の特定なその場面のみで表出された(と思われる)意思のみに基づくわけではなく、(中略)法的根拠を持ち、アセスメントとチームアプローチによる介入支援を専門性に基づいて実践することによって、本来その人が持っている力を回復し、真の自己決定を引き出していくことで、クライエントが尊厳を持った生活を送ることができることを目指していく。
意思決定支援を適切に行うことで、クライエントの持っている力も引き出すことにつながります。これを繰り返すことで、クライエント自身が尊厳を守られた生活を送れ、終末期の困難な状況に対しても向き合うことができるのではないでしょうか。
心理社会的課題への支援
やがて訪れる「死」は誰もが恐れるものです。本人は受け入れていても、家族が拒絶する場合もあれば、その逆もあります。そのような場面で「心理社会的課題への支援」は有効だと考えます。
では「心理社会的な課題」とは、一体どんなものでしょうか。下記の内容が考えられます。
- 「死」に対する恐怖
- 気分の落ち込みや悲しみ
- 看取りの場所
- 受ける医療の範囲
- 家族や知人への想い
- 介護サービスなどの情報提供
- 家族等へのグリーフケア
- 遺産相続や遺言などの準備
上記以外に、まだ多くの心理社会的課題はあると思います。終末期において非常にデリケートな支援が必要になりますが、クライエントに寄り添いながら一つひとつ解決していくことが大切です。
気をつけなければならないのが、ソーシャルワーカーの先入観や想いだけで社会資源を提案・調整するのはNGということ。あくまでクライエントのニーズやタイミングがあるので、そこを見極めてアプローチする必要があります。見当違いな支援になってしまうと、カタルシスを得ることはできませんし、逆に援助関係が崩れる場合もあります。
チームの形成
終末期ケアにおいて、さまざまな専門職が関わることになります。代表的な職種を上げてみます。
- 医師
- 看護師
- 薬剤師
- 理学療法士などのリハビリ職
- 管理栄養士
主に在宅で看取る場合、上記のような職種が関わる印象です。もちろん、ソーシャルワーカーやケアマネジャーは必須ですね。他に福祉用具も大事なチームになります。
では、機能しているチームとはどのようなものでしょうか。
- 共通の目標
- 専門性・主体性
- メンバーの関与
- 相違を認める
- 調整とリーダーシップ
やはり、共通の目標を掲げることは必要です。チーム支援の幹になります。それぞれの職種が主体性ばかりに特化しては、チームとしての方向性が失われてしまいます。それはクライエントの利益にはなりませんね。さらに、情報共有もチームがスムーズに動く要素だと考えます。個々の取り組みがわからないと、多重支援になったりミスも発生したりします。
ソーシャルワーカーはチームがうまく機能するように、チーム形成の段階から介入していく必要があります。その場合、クライエントのニーズ把握は当然です。そして、そのニーズ把握に至った背景や根拠も言語化していかなければなりません。
言語化していき、クライエントがどのような生活を送りたいのか、さらに、掲げた目標に対して、集まったメンバーがどんな成果を上げることができるのか、ソーシャルワーカーはチームを俯瞰して進むべき道の道標のような役割になると捉えます。
終末期ケアにおけるソーシャルワーカーの役割は、非常に幅が広くそして重要なポジションです。多職種が自らの専門性を発揮できるよう、縁の下の力持ちになったり、意思決定支援においてはイニシアチブをとったりすることが求められます。冒頭で紹介した看護師からは「ソーシャルワーカーは何もすることがない」と言われましたが、深掘りしていくとソーシャルワーカーだからこそ、終末期ケアに介入しないといけない、とさえ思います。